Việc điều trị UTTTL tuân theo nguyên tắc điều trị
đa mô thức bao gồm phẫu thuật, xạ trị, nội tiết và hoá chất tuỳ theo
giai đoạn
bệnh và từng tình trạng bệnh nhân cụ thể, trong đó xạ trị đóng vai trò
cơ
bản. Đặc biệt từ khi có sự ra đời của kỹ thuật xạ trị điều biến liều
(IMRT) kỹ thuật này đã mang lại những tiến bộ lớn, nhiều ưu việt trong
điều trị
ung thư nói chung và UTTTL nói riêng. Kỹ thuật này đưa ra việc tập trung
liều cao
tại khối u đồng thời liều tối thiểu cho tổ chức lành xung quanh nhằm
nâng cao
hiệu quả điều trị cũng như giảm tác dụng phụ, nâng cao chất lượng cuộc
sống
bệnh nhân.
Trung tâm Y học Hạt nhân và Ung bướu bệnh viện
Bạch Mai là nơi đầu tiên trong cả nước tiến hành kỹ thuật xạ trị điều
biến liều
(IMRT) cho các bệnh nhân ung thư trong đó có ung thư tuyến tiền liệt đạt
hiệu
quả cao đồng thời ít tác dụng phụ, nâng cao chất lượng cuộc sống người
bệnh.
Sau đây chúng tôi xin giới thiệu quy trình kỹ thuật xạ trị điều biến
liều cho
bệnh nhân ung thư tuyến tiền liệt.
Chẩn đoán bệnh
- Lâm sàng: đái máu,
đái khó, đái rắt; thăm trực
tràng có khối u tiền liệt tuyến cứng - Cận lâm
sàng: siêu âm, CT, xét
nghiệm PSA, sinh thiết u làm mô bệnh học
Chỉ định xạ trị
+ Điều trị triệt căn:
- T1, T2a: Xạ trị triệt
căn đơn
thuần hoặc phẫu thuật - Xạ trị triệt căn sau
phẫu thuật:
diện cắt dương tính hoặc di căn hạch, hoặc khối u có nguy cơ tái phát
cao (T2b
trở lênvà/ hoặcGleason >= 7 và/hoặc PSA > 10 ng/ml) - Bệnh nhân từ chối phẫu thuật
hoặc không đủ điều kiện phẫu thuật (tình trạng sức khỏe chung, tuổi,
bệnh lý
kèm theo)
+ Điều trị triệu chứng:
- Các trường hợp giai
đoạn muộn có
di căn xa - U lớn, xâm lấn lan rộng, phá huỷ
tổ chức xung quanh: Xạ trị mục đích giảm u, giảm các triệu chứng - Di căn xương: Rất hiệu quả
giảm đau.
Trang thiết bị cần thiết
- Máy gia tốc với
collimator đa lá
hoặc ngàm chuyển động độc lập - Hệ thống mô
phỏng bằng máy CT mô
phỏng, Cộng hưởng từ mô phỏng hoặc PET-CT mô phỏng. - Máy tính cấu hình mạnh với phần
mềm chuyên dụng làm IMRT (Prowess Panther 4.6) - Thiết bị cố đinh
- Thiết bị kiểm tra liều
(Phantom)
Kỹ thuật xạ trị IMRT
+ Xác định các thể tích
Thể tích tia xạ
- GTV: Tiền liệt tuyến +
Túi tinh
+ /- hạch cạnh TLT + hạch chậu - CTV: 5 -6 mm
từ rìa GTV - PTV: 8 mm từ rìa CTV, trừ phía
sau không thay đổi vì liên quan đến trực tràng.
Thể tích các cơ quan cần bảo vệ:
- Bàng quang
- Trực tràng
- Cổ xương đùi
+ Liều xạ:
- Tổng 70 – 75 Gy, phân
liều
2Gy/ngày cho u nguy cơ thấp - 75 – 80 Gy cho u
có nguy cơ
trung bình và nguy cơ cao
+ Số lượng và hướng các trường chiếu
- Không nhất định, thông
thường 5
– 6 trường chiếu - Tránh sử dụng các trường
chiếu
đối xứng nhau - Hướng các trường chiếu tuỳ
thuộc
vị trí, hình dạng của u so với cơ quan lành xung quanh. Chúng tôi dung
các góc
135, 205, 75, 0, 270, 2250 - Tổng số lượng các
segments (phân
đoạn trường chiếu): 25 – 63 - Thời gian chiếu
xạ: trung bình 8
– 18 phút. - Các mức năng lượng: 6, 10, 15
MeV.
Sau đây trình bày trường hợp UTTTL được xạ trị bằng
kỹ thuật IMRT đã đạt kết
quả tốt:
Case 1.
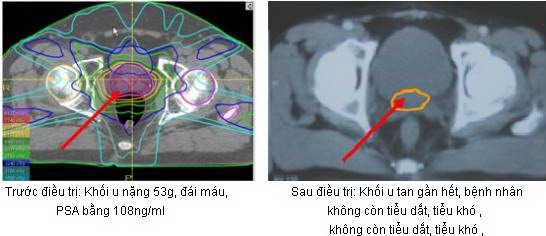
Bệnh nhân Trần Thanh T, nam: 63 tuổi, vào viện do
đi tiểu khó, dắt; siêu âm,
CT phát hiện có UTTTL 53g; xét nghiệm PSA bằng 108 ng/ml; bệnh nhân được
tiến
hành sinh thiết qua tầng sinh môn, kết quả Ung thư biểu mô tuyến.
Các xét nghiệm đánh giá giai đoạn: CT ngực, sọ não,
xạ hình xương chưa thấy
biểu hiện di căn xa.
Bệnh nhân và gia đình không đồng ý mổ, chúng tôi
tiến hành xạ trị với kỹ
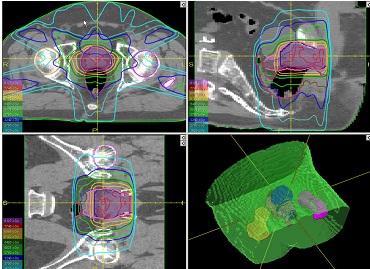
thuật điều biến liều với 5 trường chiếu, 42 segments.
Hình ảnh lập kế hoạch xạ trị IMRT trong không gian
ba chiều:
Kết quả điều trị:
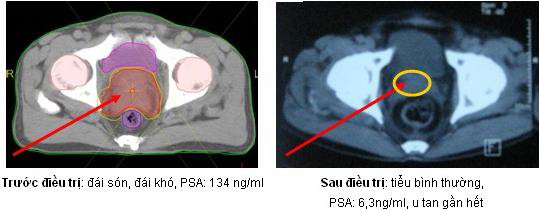
2. BN Nguyễn Xuân Đ, nam 66 tuổi, vào viện với lý
do tiểu són,
tiêu khó. Chụp CT
phát hiện u tiền liệt tuyến trọng lượng 57 gam, PSA 134 ng/ml, sinh
thiết u qua
tầng sinh môn có kết quả mô bệnh học ung thư biểu mô tuyến.
Tiến hành xạ trị JO-IMRT với 6 trường chiếu, 40
segments
PGS.TS Mai Trọng Khoa, Ths Vũ Hữu
Khiêm và CS
Trung tâm Y học hạt nhân và Ung bướu
Bệnh viện Bạch Mai




